副腎疲労症候群またはHPA軸の機能障害は医師の診断のもとで適切な検査を受け、副腎皮質機能低下症など病気の有無を確認することが大切です。その症状は疲れやすさや気分の落ち込みなど人によって様々で、検査値には異常が見られないことから我慢している人もいるかもしれません。まずは、抗ストレスホルモンのコルチゾールを含む身体の防御機構や、副腎が疲労するメカニズムを押さえましょう。ここではさらに、医療機関でおこなう検査内容と受診するときのコツ、普段の食生活で出来る副腎ケアの方法について紹介します。
副腎疲労症候群(アドレナル・ファティーグ)とは?
副腎疲労症候群(アドレナル・ファティーグ)というのは病名ではなく概念で、ストレスなどの原因によって副腎(英訳するとadrenal gland)が疲労(英訳するとfatigue)し、様々な不調が引き起こされる状態を意味します。始まりは1990年代、臨床栄養学や自然療法医学などを研究する医師のジェームズ・L・ウィルソン(米国)によって提唱された概念です。ただ、副腎そのものの異常が原因で発症する副腎皮質機能低下症(副腎不全)などとは違い、医学的な根拠の下に確立した診断基準や治療方法がある訳ではありません。
現在は、副腎が脳や神経を介して免疫機能を制御する流れも示され、抗ストレスホルモンとして有名なコルチゾールとそのストレス反応の経路(HPA軸)が注目を集めています。日本ではまだあまり聞き慣れない概念ではあるものの、自由診療として副腎疲労症候群またはHPA軸の機能障害を念頭に、検査や治療を提供する医療機関が徐々に増えてきました。
副腎の機能と各ホルモンの作用
副腎は、左右2つある腎臓の上部にそれぞれ位置する、三角形をした3cmほどの小さな臓器です。名前に「腎」とあってもその機能は尿をつくる腎臓とは異なり、内分泌腺としてホルモンを合成し血液中に分泌することで、生命の維持や恒常性を保つために重要な役割を担っています。
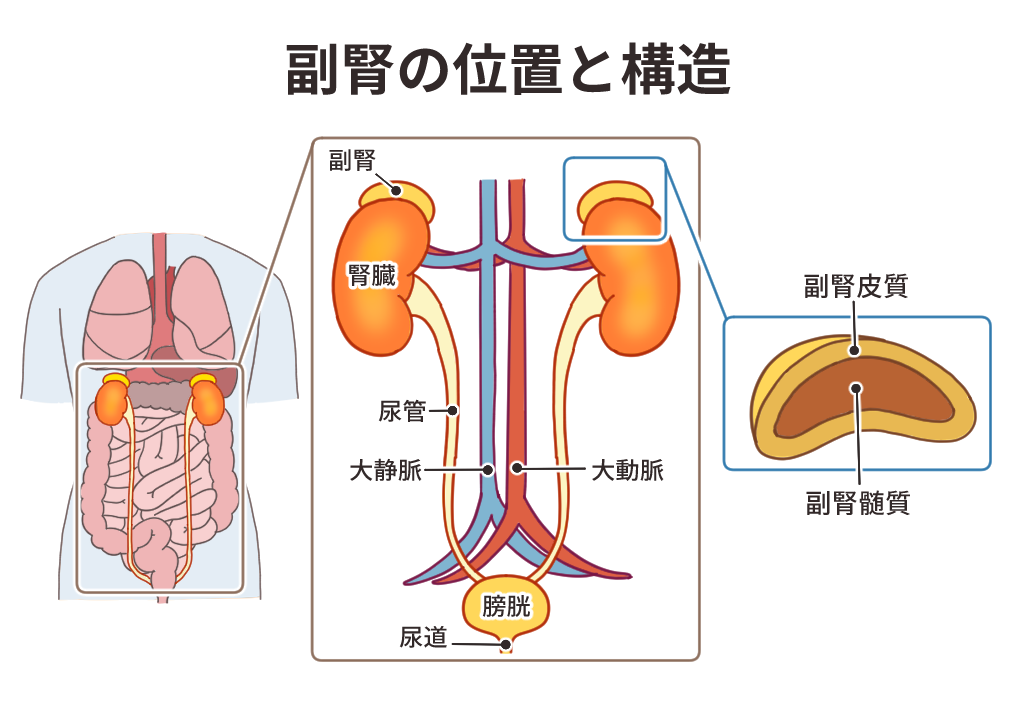
その構造は大きく分けると内側にある副腎髄質と、これを包むようにして外側にある副腎皮質の2つ。それぞれ分泌するホルモンが異なり、副腎髄質では主に血圧や発汗など交感神経によって制御されるアドレナリン(エピネフリンとも呼ぶ)とノルアドレナリンを合成し分泌します。一方の副腎皮質はさらに3層に分かれ、鉱質コルチコイド(主にアルドステロン)と糖質コルチコイド(主にコルチゾール)、副腎アンドロゲン(主にDHEA、デヒドロエピアンドロステロン)をそれぞれ合成して分泌します。これらホルモンの作用については次の表に示す通りです。
| 部 位 | ホルモン | 役 割 |
| 副腎髄質 | アドレナリン ノルアドレナリン | 血圧と心拍数を上げて集中力や注意力を高め、目の前の恐怖や不安に対して立ち向かう体勢を整える。 |
| 副腎皮質 | アルドステロン | 塩分やカリウム、水分のバランスを保つ。 |
| コルチゾール | 糖代謝、脂質代謝、アミノ酸代謝、水や電解質の代謝、免疫機能、炎症の抑制など多岐に関わる。 | |
| DHEA | エストロゲンやアンドロゲンなど性ホルモンの前段階となるホルモン。 |
副腎が生体の恒常性を維持するしくみ
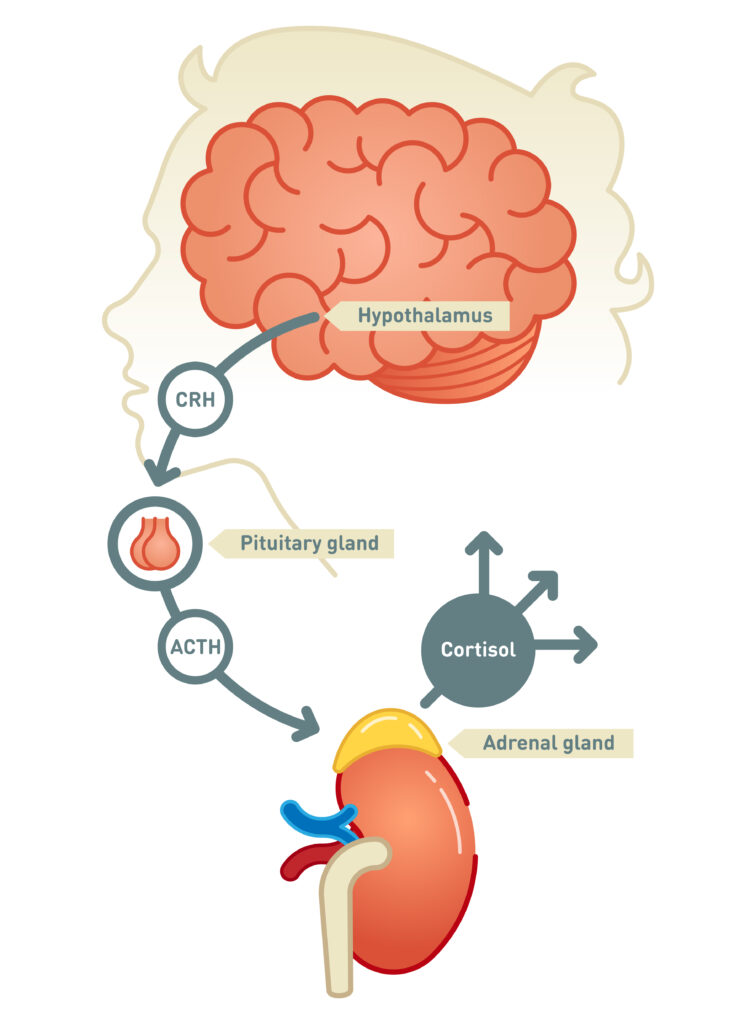
脳がストレスを感知すると副腎は、脳の視床下部から分泌される副腎皮質刺激ホルモン放出ホルモン(CRH、corticotropin-releasing-hormone)の刺激によって、各ホルモンの合成と分泌を促進します。これには2つの経路があり、ひとつはHPA軸(視床下部-下垂体-副腎皮質系、Hypothalamic-pituitary-adrenal-axis)、もうひとつはSAM軸(交換神経-副腎髄質系、sympathetic-adrenal-medullary-axis)です。
このうちHPA軸を介する抗ストレスホルモンとして最も研究報告数の多いコルチゾールは、精神的ストレスや肉体的ストレスのほか、絶食や寒冷、怪我など様々な要因によって合成と分泌が促進します。その流れは、視床下部からのCRHがその下流にある下垂体で副腎皮質刺激ホルモン(ACTH)を分泌し、これが副腎皮質を刺激してコルチゾールが分泌。そして、リンパ球を含む炎症細胞の作用を抑えることで過剰な免疫反応を抑制し、恒常性を保つように働きます。
また、SAM軸を介するストレス反応では、視床下部からCRHが分泌されると神経末端からノルアドレナリンが分泌され、副腎髄質からアドレナリンとノルアドレナリンが血液中に放出されます。これらは交感神経を普段よりも過剰に興奮させ、リンパ球やマクロファージなどの細胞から炎症性サイトカインの分泌を促すことで免疫機能を活性化。さらに、この炎症性サイトカインがHPA軸を活発にし、副腎皮質からコルチゾールなどが分泌されます。
このように、副腎は単にストレスと戦うだけでなく、脳や神経と密接に関わりながら生体を守るために機能しているのです。
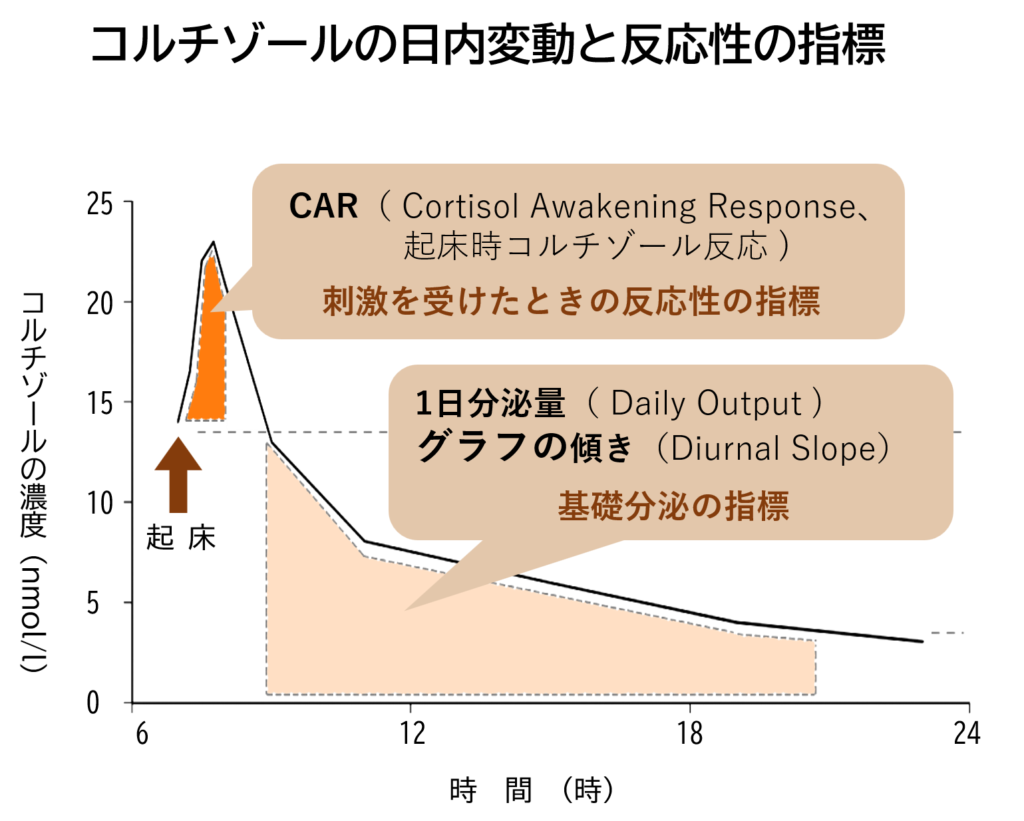
コルチゾールの日内変動とストレスの評価指標CAR
通常、健康な成人の副腎皮質で分泌されるコルチゾールの量は1日におよそ10mgで、事故や手術など大きなストレスがあると約10倍にも増え、恒常性を維持するように働きます。このコルチゾールには日内変動があり、最も高くなるのが朝で起床後30分から45分くらいに50~60%ほど上昇し、そのあとは時間の経過とともに低下して就寝時に最も低くなるのが通常です。この起床時に起こる分泌量の増加は「起床時コルチゾール反応(CAR、Cortisol Awakening Response)」と呼ばれ、唾液の採取で測定も容易なため、刺激を受けたときの反応性をみる指標として注目されています。対して、1日分泌量やグラフの傾きは基礎分泌を見るのに有用です。
ストレスで副腎が疲労するメカニズム
ストレスによってコルチゾールの合成と分泌が促進されるのは一時的で、普通は急性の精神的ストレスが負荷されてから上昇のピークを迎えるまで20分くらいです。その理由は、HPA軸には適量のホルモンバランスを維持できるように負のフィードバック機構が働いているから。血液中のコルチゾールが十分な量に達すると、視床下部と下垂体からの刺激が減ることによって副腎からのコルチゾールも減少し、本来の日内変動に近づくように調整しているのです。
しかし、うつ病やPTSD(外傷後ストレス障害)などこのフィードバックが追い付かないほど長期的なストレスや強いレベルのストレスを繰り返していると、いずれHPA軸の反応性は鈍くなり、日内変動が乱れていきます。さらに、過剰になったコルチゾールは脳で記憶を司る海馬の神経細胞を傷つけ、脳神経の成長因子であるBDNF(brain derived neurotrophic factor)の量を急速に減少させるといった報告も。
このように、副腎疲労症候群というのは増え過ぎたコルチゾールから脳(引いては全身)を守るためにHPA軸が取った、ひとつの防護手段と捉えることも出来るでしょう。言い換えると、副腎疲労症候群の正体はHPA軸の機能障害です。こうして必要なときに適量のコルチゾールが分泌されなくなると、なかなか取れない疲労感や朝の起きにくさ、思考力の低下など様々な不調を招きやすくなります。

HPA軸の機能障害を引き起こす原因
副腎疲労症候群、すなわちHPA軸の機能障害を引き起こすと考えられている大きな原因はコルチゾールの過剰分泌です。例えば、次に挙げるような状態は頻繁なコルチゾールの浪費につながり、過剰分泌を招く可能性があるため注意しましょう。
【コルチゾールの過剰分泌を引き起こす主な原因】
・慢性的な炎症(炎症性の病気、皮膚炎、糖尿病、喘息など)
・血糖値の急激な変動
・肥満(とくに内臓脂肪過多)
・慢性的なストレス
・夜更かしやリズムの乱れた睡眠
・神経性摂食障害(無理なダイエットなど)
気になる人へ、検査方法と受診のコツ
重要なのは、副腎皮質機能低下症などの病気が潜んでいないかをきちんと確認すること。副腎皮質機能低下症の症状は、疲れやすさや脱力感、めまい、吐き気や便通異常など消化器の不調、精神異常、発熱、筋肉痛、女性の場合は腋(わき)毛や陰毛の脱落など非常に多岐に渡り、これといった決定的な症状が特定されている訳ではありません。そのため、しばらく続くような不調は放っておかずに調べる姿勢が大切です。
何かしら症状があって副腎疲労症候群(HPA軸の機能障害)を疑う人は、医療機関で詳しい検査を受けるようにしましょう。医師による問診のなかで副腎皮質機能低下症が疑われる場合には、一般的な血液検査や次に挙げる項目について確認し、続いて早朝における血液中のコルチゾール濃度を測定します。
【副腎皮質機能低下症を疑うときに確認する項目】
・全身の倦怠感
・体重の減少
・低血圧
・低血糖
・低ナトリウム血症
・色素沈着※
・好酸球※の増多
※色素沈着:炎症後に生じるメラニンの産生および沈着の増加による色調変化のこと。限局性ではなく広範囲で生じる場合は、原発性胆管炎やアジソン病(副腎皮質機能低下症の一種)などの全身的原因を疑う。
※好酸球:白血球の一種で、増多する原因としてはアレルギー疾患、寄生虫感染症、特定のがんなどが一般的。
その結果、「早朝血中コルチゾール値」が17μg/dl以上なら副腎皮質機能は正常であると診断されることが多く、いまある症状に対して別の角度から精査をおこなうことに。反対に17μg/dl以下なら、副腎皮質刺激ホルモン(ACTH)の負荷試験やレントゲンなどの画像検査、自己免疫性の病気に対する抗体検査などが医師の判断によって検討されます。
また、コルチゾールは炎症に反応して増加する特徴があることから、腸の状態について確認することも有用でしょう。普段の食事やサプリメントなどの栄養素が小腸から吸収される一方で、腸漏れ(リーキーガット症候群)といった腸のバリア機能低下があると、毒素や細菌などの有害な物質も血液中に流れ込んで炎症を引き起こす原因となります。
受診のコツとしては、気になっている症状や期間を書き出して医師へ伝えることはもちろん、直近の健康診断や血液検査の結果表なども持参するとよいでしょう。また、副腎皮質の機能低下は抗真菌薬やステロイドホルモン合成阻害薬など薬剤の使用によっても起こる可能性があるため、治療経過の分かるお薬手帳の持参も忘れないようにしてください。
ただし、副腎疲労症候群(HPA軸の機能障害)の治療は保険適用外です。一般的な保険診療外来と自由診療を合わせて提供している医療機関を選ぶことも必要かもしれません。
普段の食生活で心がけたい!副腎ケアの方法

ストレスがかかると体内ではタンパク質の代謝が変化し、必要な量が増加します。これは、アドレナリンやコルチゾールがタンパク質を分解してブドウ糖を作り出し、体内のエネルギーを供給しようと働くから。つまり、タンパク質が不足するとストレスによるこれらホルモンの消耗を補い切れずに副腎の負担が増え、さらには免疫機能の低下も招きやすくなります。
また、タンパク質の構成成分となるアミノ酸はアドレナリンやセロトニン、ギャバ(γ-アミノ酪酸)など神経伝達物質の原料でもあり、感情や精神をコントロールするためにも重要です。なかでもセロトニンは他の神経伝達物質と異なり、体内では合成できない必須アミノ酸のトリプトファンが必要で、これは慢性的なストレスによって枯渇しやすいことが分かっています。そのため、トリプトファンを多く含む大豆製品や乳製品、米や卵、バナナなどを取り入れるのもおすすめです。
そして、神経伝達物質をスムーズに働かせるためには適量の糖質も必要で、この糖質をエネルギーに変換するにはビタミンB1が欠かせません。過労など神経の興奮が高まると、ビタミンB1の消費量は増加します。一方のビタミンB6は、アドレナリンやセロトニンが作られるときに必要な酵素が働くためのカギを握る補酵素です。
あと、高い抗酸化力で知られるビタミンCは副腎に高濃度で存在して各ホルモンの合成に関わり、強いストレスにさらされると枯渇してしまうことが分かっています。このビタミンCは白血球にも多く存在し、感染や炎症が起こったときに免疫機能の副産物として生じる活性酸素を除去するためにも重要です。さらに、ヒトの体内の総タンパク質量で3分の1を占めるコラーゲンもビタミンCによって合成されるため、副腎だけでなく免疫機能や皮膚の健康を保つためにも欠かせません。
したがって、普段から十分なタンパク質の摂取とビタミンB群やビタミンCが不足しないような、バランスのよい食生活を心がけることが大切です。不足が心配なときには適宜、サプリメントなどを活用して補うのもよいでしょう。
まとめ
副腎疲労症候群(HPA軸の機能障害)は、慢性化して副腎の機能低下を招く前に対処することが大切です。心身ストレスを上手く発散させたり、食生活を見直したり、日常を振り返って出来ることから始めてみてはいかがでしょうか。最近では自由診療として、高濃度ビタミンC点滴などの抗酸化療法を提供する医療機関も増えてきました。気になる人は一度、専門の医療機関で相談してみましょう。