MASLD(代謝機能障害関連脂肪性肝疾患)は内臓脂肪の蓄積に加え、心血管系の病気や体質、腸内環境など多様な要因が複雑に絡み合って発症する慢性肝臓病の一種です。現在、その罹患者は世界人口の約38%、日本でも成人の約25%に達すると推定されています。多くは緩やかに進行しますが、5人に1人は急激に悪化するリスクを抱えているため、早期の対策が欠かせません。とくに、対策を立てる上で注目したいのが、腸と肝臓の深い関係です。
今回から2回にわたり、MASLDと腸肝軸の関係について紹介します。第1回となる今回は、2023年に名称がMASLDへ変更された背景や発症メカニズムなど、脂肪肝に向き合うために押さえておきたい基礎知識についてまとめました。
記事の目次
MASLD(代謝機能障害関連脂肪性肝疾患)とは?
MASLD(代謝機能障害関連脂肪性肝疾患)とは、肝臓に脂肪が蓄積した状態(脂肪性肝疾患:SLD)のうち、心血管系の代謝異常が存在し、なおかつ飲酒量があまり多くないものを指します。
「脂肪肝」という言葉を聞くと、単に「肝臓に脂肪が溜まっているだけ」というイメージを持つかもしれません。しかし研究が進んだ現在では、肝臓だけの問題にとどまらず、全身におよぶ病気や「腸」とも密接に関わりながらリスクが進行する、見過ごすことのできない状態であることが分かってきました。
MASLDと診断されるのは、飲酒量が一定量(男性30g/日、女性20g/日)未満で、かつ以下の「5つの心血管代謝リスク因子」のうち1つ以上に該当する場合です。
【診断に用いられる5つの心血管代謝リスク因子】
・肥満(BMI): 23kg/m2以上(アジア人の基準)、または、腹囲が男性94cm以上、女性80cm以上
・血糖異常: 2型糖尿病の診断、または空腹時血糖100mg/dL以上、食後2時間値140 mg/dL以上、HbA1c 5.7%以上のいずれか
・血圧: 130/85mmHg以上、または降圧薬の使用
・中性脂肪: 150mg/dL以上、または脂質改善薬の使用
・HDLコレステロール: 男性40mg/dL未満、女性50mg/dL未満、または脂質改善薬の使用
MASH(代謝機能障害関連脂肪肝炎)とは?
MASLDには、脂肪の蓄積はあっても慢性炎症や肝臓が硬くなる「線維化」が見られない状態と、反対にこれらが認められる状態の2つが含まれます。後者はMASH(代謝機能障害関連脂肪肝炎)と呼ばれ、その割合はMASLDである人のおよそ4人に1人です。
MASLDは、心血管系の病気をはじめ、骨粗しょう症や慢性腎臓病など、全身のあらゆる臓器で病気のリスクを上昇させます。さらにMASHではこれらに加え、肝臓の組織の線維化が進むことで、肝硬変や肝細胞がん、門脈圧亢進症※といった命を脅かす事態を招く恐れがあるのが大きな特徴です。
※門脈圧亢進症:腸や脾臓から肝臓へ血液を送る血行路「門脈」の圧力が異常に高くなる状態で、血流が滞るために腹水や静脈瘤などを引き起こす原因となる。
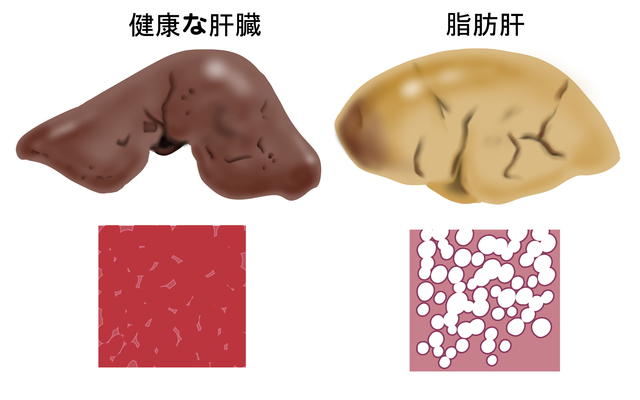
NAFLDからMASLDへ名称変更の理由
2023年に国際的な合意に基づく名称変更が行われるまで、MASLDは「NAFLD」、MASHは「NASH」と呼ばれていました。1986年に定義されて以来、世界中で長く用いられてきたこれらの名称が変更された背景には、大きく分けて2つの理由があります。
言葉による偏見(スティグマ)を解消するため
実は、以前の「NAFLD(nonalcoholic fatty liver disease)」に含まれていた「Non-alcoholic(非アルコール性)」や「Fatty(脂肪)」という言葉が、「スティグマ(偏見や差別)」につながるという指摘が世界中でなされてきました。
たとえば、体型を理由にからかわれたり、「自己管理ができていない」と決めつけられたり、あるいはアルコール依存を連想させたりするような偏見です。こうした言葉の響きが、日常生活に支障をきたしたり、必要な治療から遠ざかってしまったりする原因になることが危惧されていました。
そこで、「Non-alcoholic」は「Metabolic(代謝に関する)」へ、「Fatty」は「Steatotic(脂肪の変性、脂肪が沈着している)」へと、実際の状態を正しく表す言葉に置き換えられたのです。これに合わせて、MASLDを含む脂肪性肝疾患の総称も「Fatty liver」から「Steatotic liver disease(SLD)」へと変更されました。

「見逃されていた層」を組み込んで再分類するため
これまでの定義では、「お酒を飲まない人の脂肪肝」と「お酒を飲む人の脂肪肝(アルコール性)」の2択で分類されていました。そのため、その中間にあたる「中等量の飲酒習慣がある脂肪肝」の人には病名がつかず、医療機関の受診や、必要な対策が見過ごされてきた可能性が否定できません。
2023年の改訂では、こうした中等量の飲酒習慣がある場合を新たに「MetALD(メットエーエルディー)」と定義しました。これにより、飲酒の有無に関わらず、適切な治療やアドバイスを受けられる体制が整えられたのです。また、診断基準に血糖値や血圧などの具体的な数値を盛り込むことで、肝臓の状態から全身の代謝異常を早期に見つける仕組みも強化されました。
なお、これまでに積み重ねられてきたNAFLDに関する膨大な研究成果は、診断基準は異なるものの、現在のMASLDとほぼ同一のものとして扱えることが、数々の調査によって確認されています。
4人に1人が罹患、日本人はMASLDになりやすい
いまやMASLDは、世界中で最も一般的な慢性肝臓病の一つです。その罹患者は世界の成人人口の約38%にのぼり、日本国内でも2,200万人以上(成人の約4人に1人)いると推計されています。今後、内臓脂肪型肥満※や2型糖尿病、中性脂肪の増加を主とする脂質異常症が増えるにつれて、有病率はさらに高まっていくと考えられています。
日本人の健診データによれば、MASLDは男性の約37%、女性の約18%に認められるという報告も。男性は40代から60代が全体の約4割を占め、一方の女性は50代以降に急増する傾向が見られるのが特徴です。
また、日本人は欧米人と比べ、遺伝的に肝臓の脂肪が炎症や深刻な状態へと進行しやすいといわれています。その鍵を握っているのは、脂質の代謝に関わる「PNPLA3」という遺伝子です。この遺伝子にはいくつかのタイプがあり、日本人は欧米人に比べて「肝臓に脂肪を溜め込みやすいタイプ」を持つ人の割合が非常に高いことが明らかになっています。
具体的には、このタイプを持つ人の割合はイギリス人で約5%なのに対し、日本人では約20%以上です。この数値から考えると、日本人の場合、MASLDを発症した人の5人に1人は、重症化するリスクを体質的に抱えているとも読み取れます。
※肥満については、既存記事『その肥満、腸内細菌のせいかも?サイエンスから導く効果的な6つの取り組み』で詳しく解説しています。
MASLDの症状と、忍び寄る多くのリスク
MASLDでは自覚症状がほとんど現れず、あったとしても疲労感や右上腹部の不快感が現れる程度です。そのため、知らないうちに肝臓の腫れや、肝細胞へのダメージが蓄積していき、肝臓が硬くなる「線維化」が静かに進行していくケースも珍しくありません。
MASLDの経過を左右するのは、肝臓に溜まった脂肪の量よりも、この「線維化」がどれくらい進んでいるかという点です。線維化が進むと、肝硬変や肝不全、肝細胞がん、食道静脈瘤(じょうみゃくりゅう)といった命を脅かす病気のリスクが上昇します。特に注意したいのは、MASLDでは肝硬変に至っていない段階であっても「がん」が発生する可能性があることです。
また、肝臓に脂肪が溜まって代謝機能が落ちると、血糖値や脂質のコントロールが乱れ、動脈硬化が進むことで高血圧を招きやすい状態に。さらに、脂肪肝に伴って「IL-6」や「TNF-α」などの炎症性サイトカイン(炎症を引き起こす物質)や、酸化ストレスが増加することも分かっています。その結果、血栓が起きやすい状態となって発症リスクが高まるのが、心筋梗塞や脳卒中などの「虚血性(きょけつせい)」の病気です。
つまり、MASLDは肝臓だけに留まらず、全身の血管や臓器に向かって足音なく忍び寄る刺客を抱え込んだ状態といっても過言ではありません。
MASLDを放置するとどうなる?
MASLDと診断されたのに何もせず放っておくと「線維化」が進行し、将来的に肝移植が必要になったり、肝臓が原因で命を落としたりする可能性もゼロではありません。それほど「線維化」という状態は、その後の人生を大きく左右する重要な指標なのです。
基本的には、MASLDによってすぐに命に関わる状態となることはほとんどありません。一般に、MASLDから炎症を伴うMASHへ進むには平均14年、そこから線維化が一段階進むのには約7年、肝硬変に至るには約20年という歳月がかかるといわれています。
しかし、およそ20%の人は平均よりもはるかに早いスピードで悪化することが知られているため、軽く捉えないことが大切です。
この悪化スピードを加速させる要因には、遺伝的な体質や、肥満、糖尿病などの生活習慣病が深く関わっています。また、アルコールの摂取も進行を早める大きな原因の一つです。たとえ少量の飲酒であっても、肝臓がダメージを受けている状態では大きな負担となるため控えるべきです。
MASLDを発症するメカニズム
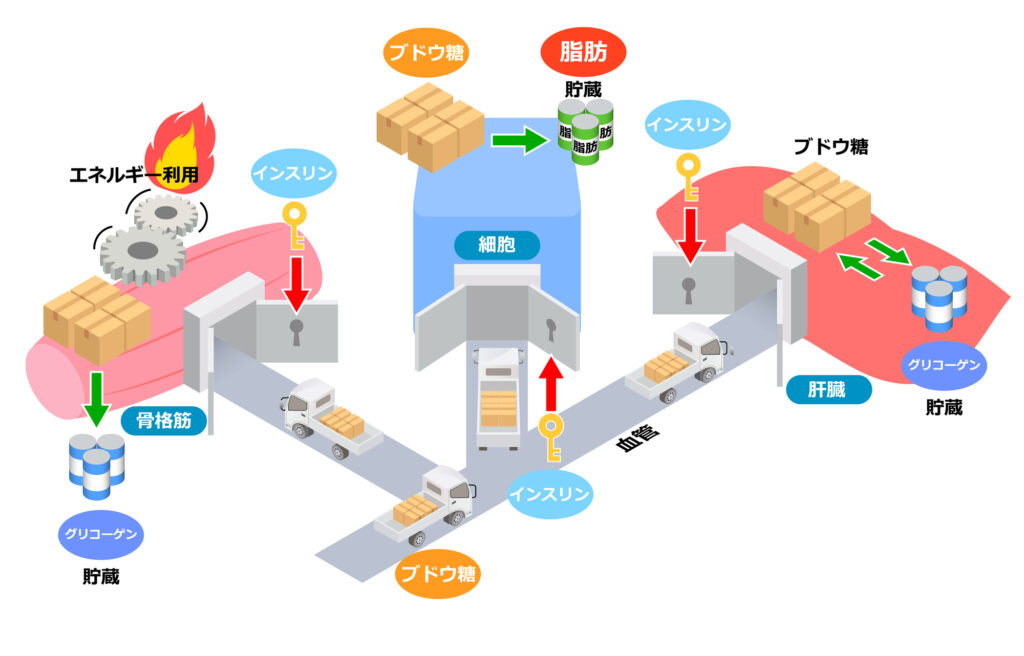
MASLDはさまざまな原因と、体内での多様なメカニズムが重なり合うことで発生します。その中心的な引き金となるのが、内臓脂肪の蓄積です。
本来、体内にある脂肪組織は余ったエネルギーを中性脂肪(トリグリセリド)として貯蔵するだけでなく、全身の代謝を正しく維持するために必要な生理活性物質「アディポサイトカイン」を産生し分泌しています。
しかし、食べ過ぎや運動不足などによってエネルギー過剰が続くと、脂肪細胞はパンパンに膨らんで酸素不足に陥ります。これに伴い、マクロファージが働いて炎症性サイトカイン(IL-6、TNF-αなど)の分泌が増加します。その結果、相対的に炎症を抑えるための抗炎症性サイトカイン「アディポネクチン」の産生が減少することに。
これらサイトカイン(生理活性物質)の分泌異常は、肝臓や筋肉などインスリンが効きにくくなる「インスリン抵抗性」を引き起こします。すると、血液中をめぐる余分な糖や脂肪酸を各組織できちんと取り込めなくなり、行き場を失ったエネルギーが肝臓へと次々に運び込まれてしまうのです。
肝臓に運び込まれた脂肪酸は、そこで中性脂肪に変えられ、肝細胞の中に「脂肪滴(しぼうてき)」という粒のような状態で溜まっていきます。この脂肪滴のサイズは、アルコール性肝障害では大きく、MASLDでは小さいことが特徴です。
このようなメカニズムにより、体内で処理しきれない余分なエネルギーが肝臓に集中し、肝臓そのものでは脂肪滴の蓄積によって「インスリン抵抗性」が高まるという負のループに陥ります。「沈黙の臓器」と呼ばれる肝臓がMASLDになると、自覚症状がないまま、その機能が着々と失われていくことになるのです。
次回の連載後半では、その肝臓と腸との密接な関係についてみていくことにしましょう。







