「腸皮膚相関」とは、腸と皮膚が相互に作用しあう関係性のことです。研究では皮膚で起こる乾癬の炎症が大腸の免疫細胞を変容し、腸の炎症を悪化させることも明らかになりました。近年、次世代シーケンサーの登場で腸内細菌叢の解析が一気に進んだため、これを応用した皮膚細菌叢(肌フローラ)の解明にも注目が集まっています。ここでは、皮膚細菌叢と肌質との関連や腸と皮膚で見られるバリア機能の特徴、「腸皮膚相関」で考えられる経路、最近の研究報告について紹介します。
「腸皮膚相関」とは
腸皮膚相関(gut-skin axis)とは皮膚腸相関(skin-gut axis)とも呼ばれ、腸と皮膚が相互に影響を与えあう概念のことです。これは1930年に皮膚科学者であるStokesとPillsburyによって提唱された、「脳腸皮膚相関(brain-gut-skin axis)」が始まりと言われています。当初の考えは、脳から始まるシグナルが腸内細菌叢を乱した結果として、皮膚などの末端組織に炎症が起こるというような流れでした。しかし、近年の研究で腸から始まる皮膚や脳、心臓や肝臓など様々な臓器に対する影響も明らかになり、この概念は両方向であることが周知されつつあります。
さらに腸内細菌やその代謝物における研究が目覚ましく進む中で、「微生物叢・腸皮膚相関(microbiota-gut-skin axis)」という腸内細菌叢を重視するような名称も登場しました。現に、腸内細菌叢の異常はアトピー性皮膚炎やざ瘡(ざそう、ニキビ)、乾癬など炎症を伴う皮膚疾患の発症にも関わっています。
また、動物やヒトを対象とした一部の研究ではプロバイオティクスの摂取がこれらの症状を改善し、予防の効果があるといった報告も。もはや、皮膚を考える上で腸内細菌は軽視できない存在です。
ヒトの3大常在菌叢「腸内・口腔・皮膚」
腸内細菌を含む常在菌は、皮膚や口腔粘膜など多岐にわたって生息し、その集合体はフローラと呼ばれる細菌叢(微生物叢、マイクロバイオームともいう)を形成しています。最近では腸内と同様に皮膚でも、“肌フローラ”や“スキンフローラ”といった表現をメディアなどで多く見かけるようになってきました。
これらの細菌叢は有害菌の定着や増殖を抑える働きで、私たち宿主の感染防御に一役買っています。ヒトにおける代表的な細菌叢は多い順に腸内細菌叢と口腔細菌叢、そして皮膚細菌叢の3つです。ただ、これらの中でもっとも研究が先行している腸内細菌叢に比べると、皮膚細菌叢の論文発表数(年間)は2022年の時点で約16分の1しかありません。しかし今後は、次世代シーケンサー※などを用いた解析方法で先行する腸内や口腔での研究を応用できるため、皮膚細菌叢の研究は加速度的に進むと考えられています。
※次世代シーケンサー:シーケンサーはDNAの塩基配列を解析する装置のことで、従来型よりも複数のDNA配列を一度に多く処理できるようになった精度向上型を次世代型と呼ぶ。
皮膚細菌叢の特徴、肌のバリア機能との関係

ヒトの成人で一般的な皮膚の表面積は約1.6m2(およそ一畳分)あり、腸内と同様に外界と体内環境を隔てるバリア機能を備え、そこには約1兆個の細菌がすみ着いています。ただし、腸内と異なり皮膚では、その部位によって受ける物理的要因(水分や温度、紫外線など)や化学的要因(酸性度や皮脂量など)による影響は多種多様です。そのため、肌表面の角質層だけでなく毛穴の周辺や皮下脂肪組織、汗腺など多岐に及ぶ皮膚細菌叢には部位に応じたそれぞれの特徴が見られます。 現代の遺伝子解析によって、ヒトにおける皮膚細菌叢の主要な3種類(門※として)はActinobacteria(アクチノバクテリア)門とFirmicutes(ファーミキューテス)門、それにProteobacteria(プロテオバクテリア)門であることが分かりました。さらにこれらの門の中でとくに多いのがActinobacteria門ではCutibacterium(キューティバクテリウム)属とCorynebacterium(コリネバクテリウム)属、Firmicutes門ではStaphylococcus(スタフィロコッカス)属の3種類です。
| 細菌の分類 | 特徴や肌質との関連 |
| Cutibacterium属 (キューティバクテリウム) | ・多くが毛穴の中にすみ着き、脂性肌では50%以上を占める。 ・皮脂量で存在比が変わるため個人差や性別、加齢などの影響を受けやすい。 ・ニキビの原因菌で知られるアクネ菌(Cutibacterium acnes)には6つのサブタイプがあり研究が進められている。 |
| Staphylococcus属 (スタフィロコッカス) | ・汗腺が多く湿った部位を好んですみ着く。 ・いわゆる“美肌菌”の表皮ブドウ球菌(Staphylococcus epidermidis)は水分量が多い部位で多く、バリア機能や免疫機構、炎症反応などの制御に関わる。 ・いわゆる“肌荒れ菌”の黄色ブドウ球菌(Staphylococcus aureus)はアトピー性皮膚炎を患っている皮膚で多くみられる。 |
| Corynebacterium属 (コリネバクテリウム) | ・水分量の多い部位に多くすみ着く。 ・皮膚細菌叢のバランスを保持することに関わる。 |
このうち、表皮ブドウ球菌は分泌するリパーゼという酵素で皮膚にある皮脂からグリセリン(保湿成分)と遊離脂肪酸(弱酸性成分)を作り出し、これが薄い膜となることでバリア機能をより強化すると考えられています。加えて、有害菌の黄色ブドウ球菌が定着するのを防ぐように働く酵素(セリンプロテアーゼ)の分泌や、細胞のさび付きを招く活性酸素種に対する消去酵素の分泌に関わっていることも分かってきました。
このように、日常的な保湿や脂質量のコントロールは肌を構成する細胞を整えるために必要なだけでなく、皮膚細菌叢のバランスを乱さないためにも重要です。
対して、腸内細菌叢の特徴や腸管バリア機能との関係については、既存記事「腸管バリアのしくみと機能。食事と腸内細菌が大きく関与!」で解説していますので参考にしてください。
※門(もん):細菌の段階的な分類のうち最上位で、逆に最下位は株。高い順に並べると、門、鋼、目、科、属、種、株。
腸内と皮膚はよく似ている!
細菌叢は腸内と皮膚のどちらにおいても上皮細胞でバリア機能の維持や強化のほか、免疫機構の形成や代謝産物をつくり出すなどよく似た役割を持ち、宿主にとって多くの利益をもたらしています。加えて、物理的バリアと化学的バリアの両方を備えているところもそっくりです。
まず、物理的バリアについて腸内では糖タンパク質の層が該当し、皮膚ではケラチン※がその役割を担って、有害菌の酵素や毒素に対する耐性を持たせるように機能しています。そして化学的バリアも、上皮細胞は抗菌物質を作り出すことで腸内や皮膚で組織をあらゆる環境から保護するために重要です。
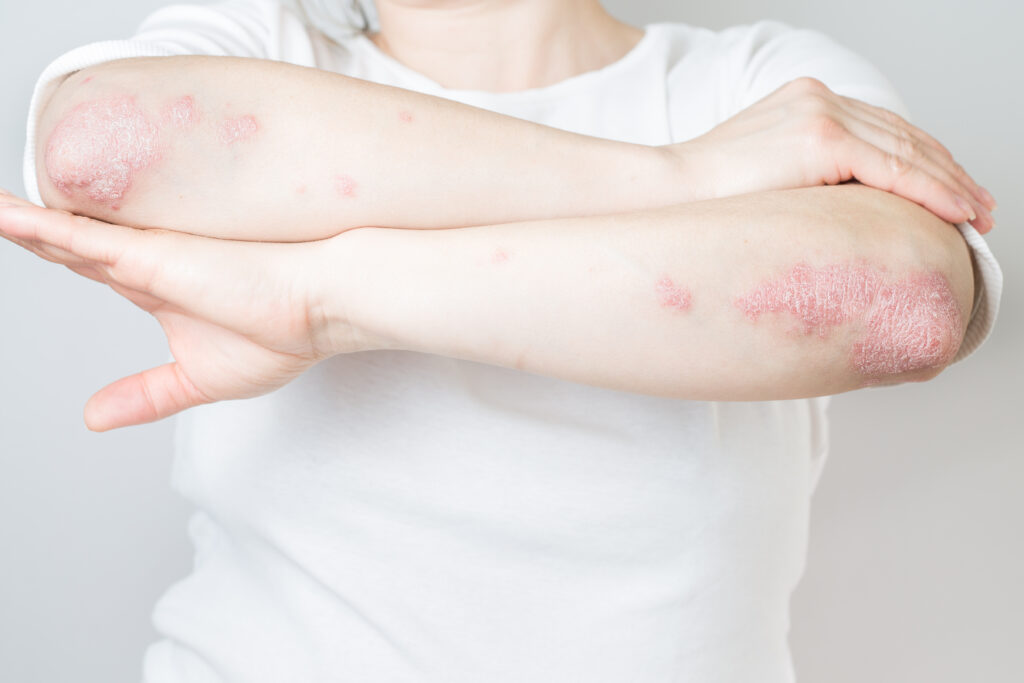
また、病気の視点でいう共通点では、腸内で起こる炎症性腸疾患と皮膚で起こる乾癬※ではともに、上皮細胞のバリア機能が低下して細胞代謝の回転率が上がることが分かっています。
※ケラチン:皮膚の角質層や毛髪、爪などを構成するタンパク質の一種で、18種類のアミノ酸が結合した重合体。
※乾癬:頭皮や肘、膝など外的刺激を受けやすい部位に好発し、厚い鱗屑(りんせつ)を伴って全身に赤みや腫れが生じる炎症性角化症。
腸と皮膚をつなぐ物質、「サブスタンスP」とは?
腸内細菌叢が変化することによって皮膚に影響が及ぶしくみには、いくつかの経路があると考えられています。例えば、腸の膜透過性が亢進すると本来なら通過しないはずの細菌や異物、毒素などが血液中に流れ出し、これが全身性の炎症を引き起こすきっかけに。「リーキーガット症候群・腸もれ」は腸管バリア機能の低下によって腸の膜透過性が亢進した状態で、肥満や肝機能障害、皮膚の病気などに関与していいます。
そのほか、神経ペプチドのサブスタンスPは腸と皮膚をつなぐと考えられている経路の1つです。
サブスタンスPはもともと1931年に馬で脳と腸に存在し、血圧を下げたり平滑筋を収縮したりする物質として発見されました。その後の研究により11個のアミノ酸から構成され、ヒトの腸や皮膚、脳の中や気道など多くの組織で神経線維から分泌されることが分かっています。
ヒトや動物の皮膚でこのサブスタンスPを局所的に注射すると、痒みや血管の拡張が起こることも知られ、全身的な炎症性疾患で痒みに関与している因子のひとつです。加えて、痛みや炎症の誘発にも強く関連するといった報告も。例えばアトピー性皮膚炎では、表皮内でサブスタンスPを分泌する神経がより肌の表面ちかくに伸長していることで、刺激によって痒みや炎症を起こしやすいのが特徴です。
一方、腸におけるサブスタンスPは炎症を起こしている大腸で顕著に増えることが研究で分かっています。ただ、こうした皮膚と腸で見られるサブスタンスPの変動が双方に与える影響やそのメカニズムについてはまだよく分かっていません。腸内と皮膚をつなぐほかの経路もふくめて、今後の解明に期待されているところです。
腸皮膚相関について進行中の研究や発見
多方面から研究の進む腸皮膚相関について最近、報告されたものには次のようなものがあります。

脂質分解酵素「sPLA2-IIA」が腸内細菌叢を調節
2022年に発表された研究では、小腸にあるパネート細胞から腸内に分泌されるリン脂質分解酵素の一種「sPLA2-IIA(IIA型分泌性ホスホリパーゼA2)」が、腸内細菌叢を調節していることについて報告されました。この酵素はヒトの腸管で炎症の有無に関わらず常にあり、炎症時には皮膚を含む様々な組織においても発現することが分かっています。 この「sPLA2-IIA」が腸内細菌の細胞膜を構成する膜リン脂質を分解し、腸内細菌叢のバランスに変動を生じさせ、二次的に起こる皮膚の状態変化について検討されました。その結果、この酵素をなくすと一部の腸内細菌叢が変わり、それに伴って便や血液中の代謝物(活性酸素や細菌固有の脂質成分など)も変化し、免疫応答も影響を受けて皮膚では乾癬やがんの発現も見られました。これにより、腸内細菌叢を変化させる要因の1つと、その結果として起こる皮膚の状態変化が示された形です。
腸の粘膜透過性に関わる「miRNA」を腸内細菌が誘導
2019年に発表された研究では、腸内細菌によって発現が誘導されるmiRNA(マイクロRNA)の一種「miR-21-5p」が、腸管上皮の膜透過性を調節していることについて報告されました。miRNAというのは、細胞内で遺伝子の発現を抑制系に制御するように働く小さなRNA分子です。「miR-21-5p」は、腸管バリアの構成要素で重要なタイトジャンクションを形成する、オクルディンやクローディンの発現に関わっています。 つまり、腸内細菌叢が乱れて「miR-21-5p」が正常に誘導されないと腸管バリアは壊れやすくなり、結果として腸の膜透過性は亢進。これによって皮膚を始めとする、全身への影響も否定できないという訳です。
皮膚と腸で存在する「アクアポリン」を腸内細菌が制御
2022年に発表された研究では、腸内細菌がその代謝産物である短鎖脂肪酸によって発現量を制御する「アクアポリン(AQP)」について報告されています。「アクアポリン」は皮膚で水分保持や傷が治るために重要な役割を担う、水輸送タンパク質の一種です。これにはいくつかのサブタイプがあり、大腸では下痢や便秘に関わる機能分子としても知られています。この研究により、腸内細菌叢の変化は代謝産物を介して皮膚の水分量や傷の治癒力にも影響を与える可能性があるということが示されました。
皮膚炎と腸炎、共通する腸内細菌叢と免疫細胞の変化
2018年に発表された研究では、皮膚炎が腸の炎症を悪化させるという視点から、その2つで共通した腸内細菌叢の変化について検討された報告があります。それまでにも、乾癬を患う人と炎症性の腸疾患(代表的なのは潰瘍性大腸炎とクローン病)を患う人で、同じような腸内細菌叢をもつことは報告されていました。具体的には、酪酸産生菌で抗炎症作用をもつ細菌(Faecalibacterium prausnitzii、フィーカリバクテリウム プラウスニッツイ)が減少し、大腸菌が増加しているという特徴です。
研究では皮膚で生じた乾癬によって、大腸粘膜のマクロファージが増え、これに伴ってB細胞が減ることが証明されました。とくにこのマクロファージは生理活性物質(サイトカイン)を作る働きが低いといいます。これにより、皮膚で起こる乾癬が腸における免疫細胞の構成や機能に変化をもたらし、炎症が悪化しやすい腸内環境の形成につながるというメカニズムが世界で初めて明らかになりました。
まとめ
これまで腸と皮膚の相関では、「便秘があると肌荒れする」というふうなイメージを漠然と抱いていた人が多かったかもしれません。これからは、科学的根拠で裏付けされたアプローチや予防方法が登場していくことでしょう。どちらか一方に不調がある場合はもう一方にも異常が現れる可能性と、さらに脳を交えた「脳腸皮膚相関」を視野にいれながら、行動や検討をしていくことが推奨されます。