いま日本で最も罹患数の多い大腸がんは、特に50歳未満の若年層で世界的な増加傾向にあります。これまで、喫煙や飲酒、加齢や肥満などが主な要因として広く知られてきた一方で、近年の国際共同研究により、腸内細菌が産生する「コリバクチン毒素」が、その発症に密接に関与していることが明らかになりました。ここでは、“コリバクチン”に関する基本的な知識から、研究で分かってきた大腸がん発症までの流れ、「コリバクチン産生菌」を増やさないための食習慣、そして医療機関で受けられる対策方法までを紹介します。
日本人の大腸がん5割にコリバクチン毒素が関与
日本における大腸がんは、2020年には年間罹患(りかん)者数が14万人を超え、すべてのがんの中で最も多いとされています。また、2023年時点での年間死亡者数は53,000人以上で、がん全体で第2位の多さです。近年、大腸がんは50歳未満の若年層の増加傾向も見られ、世界的な問題となっています。とくに日本は、50歳未満の罹患数で世界5位、50歳以上では世界3位と、その状況は軽視できません。
これまで、大腸がんの発生には喫煙、飲酒、肥満、欧米型の食生活に加え、加齢や一般的な生活習慣が広く関与していることが知られてきました。しかし、近年の研究により、腸内にすむ一部の細菌が産生する「毒素」が、大腸がんの発症に深く関わっている可能性が明らかになってきています。その代表的な物質が、「コリバクチン毒素」です。
50歳未満で変異が多い、国際共同研究の結果報告
最近、国立がん研究センターを含む11か国の国際共同研究で、大腸がん患者981人を対象とした全ゲノム解析が行われました。この大規模ながん疫学研究の結果、日本人患者の約5割に、特有のDNA変異パターン(SBS88、ID18)が存在することが明らかになっています。特に日本は、これら2つの変異パターンが見られる頻度が最も多く、他10カ国の平均(約19パーセント)と比べて2.6倍以上も高いことが示されました。 この変異を引き起こす原因と考えられているのが、腸内細菌の産生するコリバクチン毒素です。
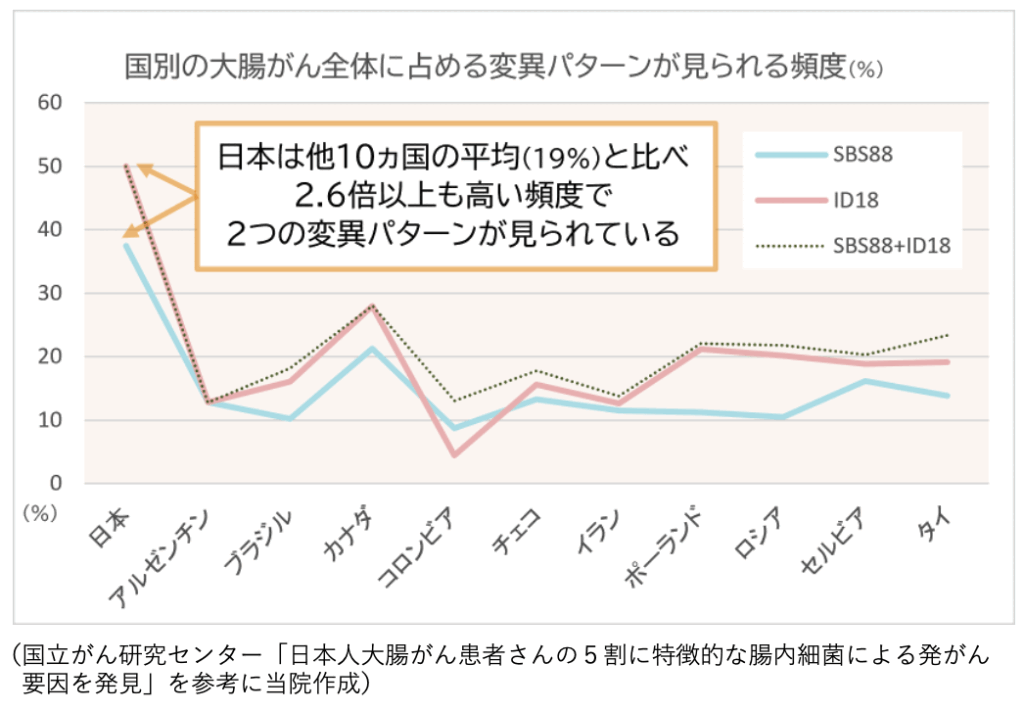
とくに、このDNA変異パターンは、50歳未満の若年層で70歳以上の高齢層と比較して3.3倍の頻度で多くみられます。そのため、コリバクチン毒素によるDNA変異パターンが、若年者大腸がんの大きな要因の1つであるという考えが強まっているのです。
ただし、若年者大腸がんで見られるDNA変異パターンは、コリバクチン毒素によるものだけではありません。ほかにも未知のパターンが見られることや、まだ解析された数そのものが少ないことから、現在さらに大規模な研究計画が進行中です。

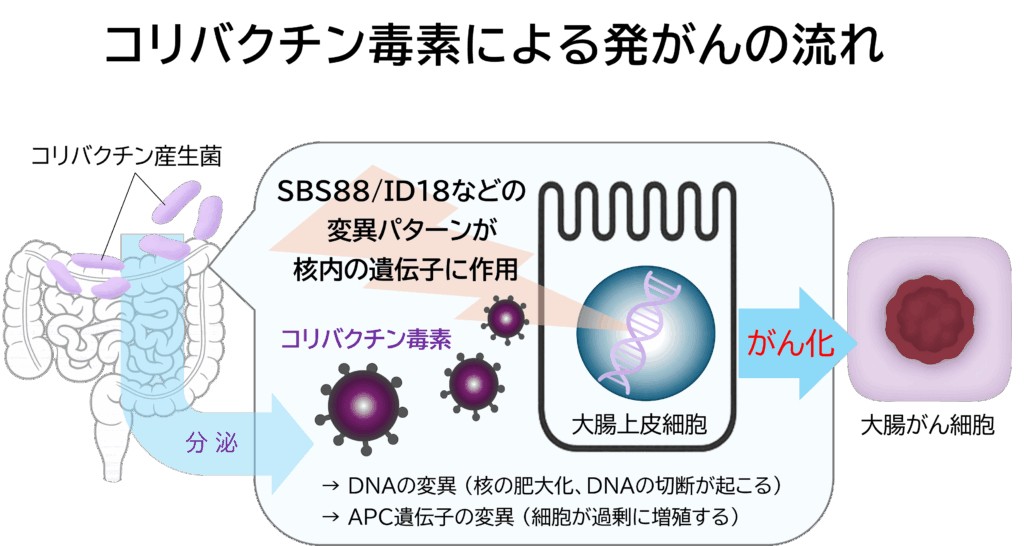
また、大腸がんの初期に現れる「APC遺伝子変異」の15%は、コリバクチン毒素に起因するという報告もあります。APC遺伝子(Adenomatous Polyposis Coli遺伝子)は、細胞の過剰な増殖を防ぎ、「がん化」にブレーキをかけるために必要な遺伝子です。
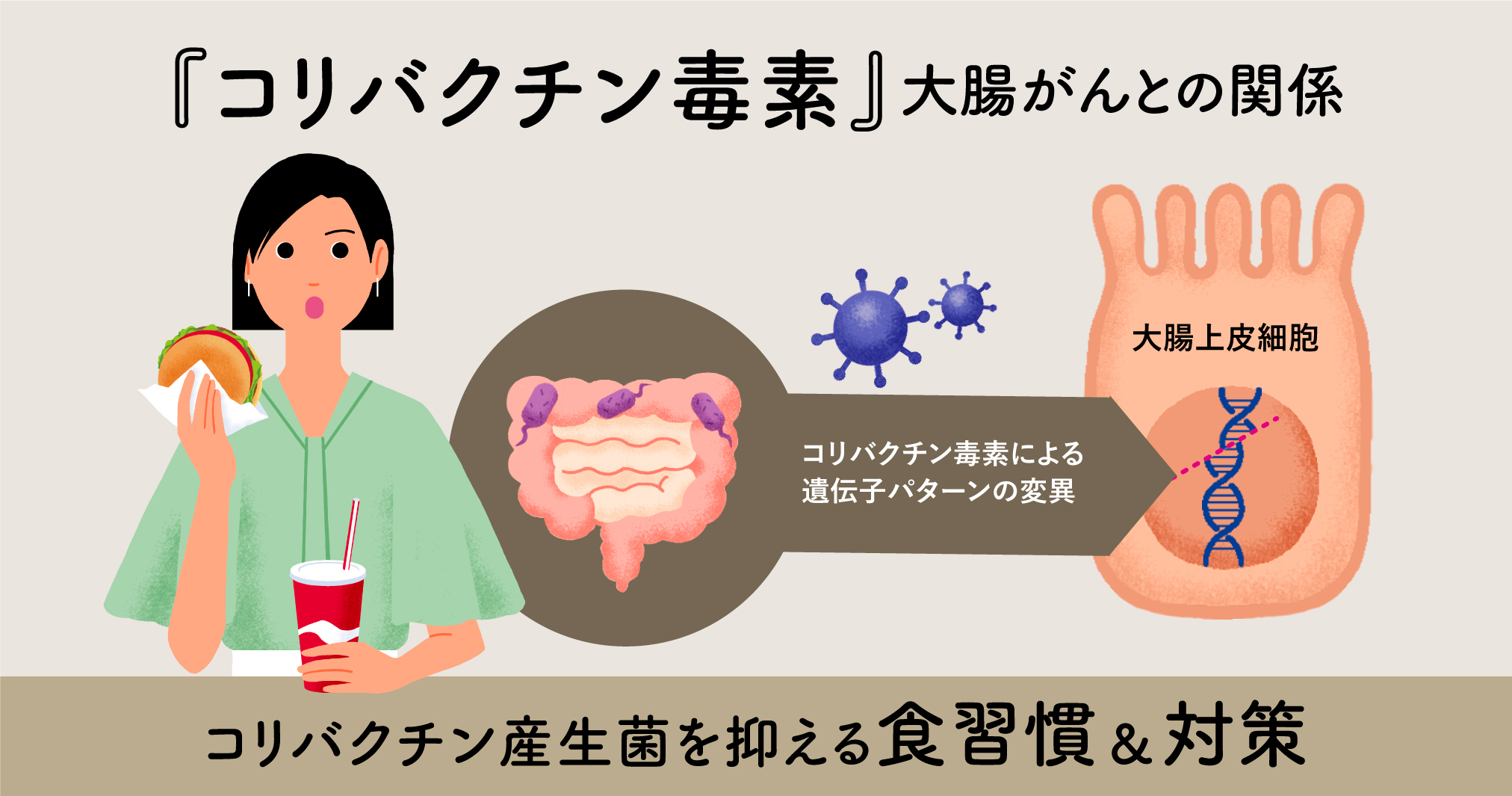
コリバクチン毒素による大腸がんの発生メカニズムは、まず、腸内で大腸菌などの腸内細菌によってコリバクチン毒素が産生されます。これを受けて、大腸上皮細胞内で特有のDNA変異パターンが起こり、その結果、DNAやAPC遺伝子の変異が引き起こされ、大腸細胞が「がん化」するという流れです。
2006年に発見された、コリバクチン毒素とは?
コリバクチン毒素(colibactin)が初めて発見されたのは2006年、フランスのパスツール研究所で、大腸がん患者の腸内より分離された大腸菌から見つかりました。当時の研究では、大腸菌(Escherichia coli)とヒトの細胞を混ぜ合わせると、細胞内で核の肥大や、DNAの物理的に切れたり外れたりするような現象が確認されています。細菌(Bacteria)の一種である大腸菌(Escherichia coli)の両方の頭文字をとって、コリバクチン(colibactin)と命名されました。
これまで、大腸がん患者の約7割で、コリバクチン毒素を産生する菌を保有していることが分かっています。そのため、世界中でコリバクチン毒素の化学構造を決定するための研究が続けられ、2021年に日本の研究チームによってついにその詳細が解明されました。
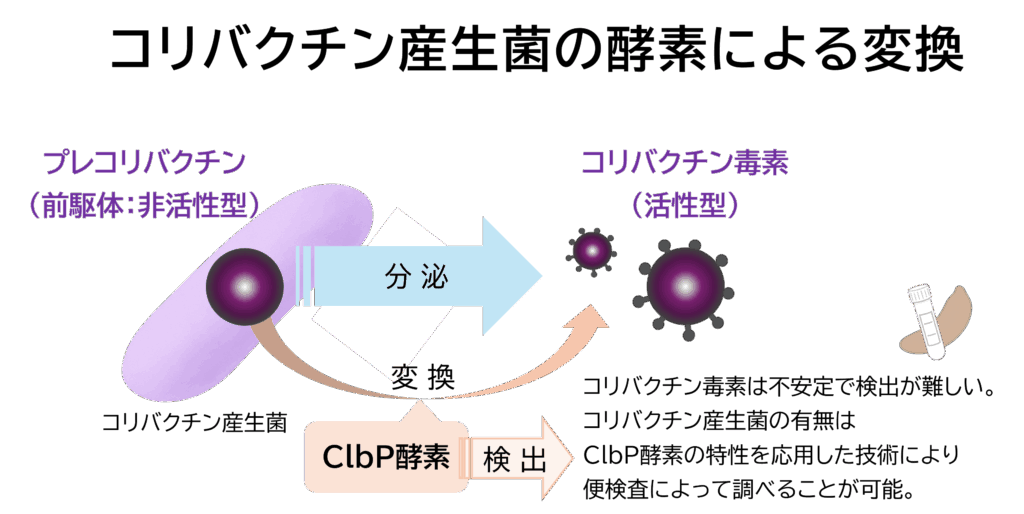
ここで、コリバクチン産生菌が、自身でつくり出すコリバクチン毒素によって自滅しないのには理由があります。実は、コリバクチン産生菌の中では、コリバクチン毒素がつくられる前の前駆体(プレコリバクチン)として存在し、これを菌の外へ出すときに、特有の酵素(ClbP酵素)を使って有害なコリバクチン毒素に変換しているのです。
このメカニズムを基に、現在では便から酵素の特性を利用した検出方法で、コリバクチン産生菌の有無を調べることが可能になっています。
かつて罹患数と死亡数が多かった胃がんは、ピロリ菌除菌薬の登場によって発症リスクの大幅な抑制に成功しました。同様に、大腸がんについても、コリバクチン産生菌を排除することで、大腸がんの発症リスクを大幅に下げると期待されています。
コリバクチン産生菌の感染源は「母子感染」
コリバクチン産生菌は、ヒトの大腸にすみつく腸内細菌の一種で、大腸菌(Escherichia coli)の仲間です。大腸菌そのものは環境中に広く分布する主要な細菌(bacteria)で、多種多様な株が存在し、それぞれ異なる特性を持っています。現時点では、特定の環境や要因がコリバクチン産生菌の明確な感染源であるという報告はありません。
しかし、近年の研究から、コリバクチン産生菌が母子感染によって受け継がれることが明らかになりました。生後1ヶ月の時点で、乳幼児の27パーセントがすでにコリバクチン産生菌を保菌しており、この割合は健康な成人の保菌率とほぼ同じです。さらに、その後の保菌率に大きな変動がないことから、日常生活においてコリバクチン産生菌への感染を積極的に防ぐのは現実的ではないと言えるでしょう。

コリバクチン毒素が増えやすい食習慣
特定のコリバクチン産生菌「pks+ E. coli」※の陽性を伴って発症する大腸がん(以下「pks+ E. coli陽性大腸がん」)は、西洋型食生活を送っている人に多いことが、2022年に発表された米国の大規模コホート研究で明らかになりました。
西洋型食生活とは、チーズやバターなどの高脂肪食品、白米やパスタなどの精製された高糖質な炭水化物、赤肉やハムなどの動物性タンパク質が豊富な食事内容を指します。さらに、食物繊維やビタミン、ミネラルといった微量栄養素が不足しやすく、保存料や添加物が多く用いられ、自炊よりも外食が多い傾向にある食生活です。
この研究では、非常に長い年月をかけて西洋型食生活と「pks+ E. coli」の影響について調査されました。その結果、西洋型食生活を高摂取している人は、低摂取の人と比べて「pks+ E. coli陽性大腸がん」に罹る割合がおよそ3倍も高いことが分かったのです。
現在も引き続き、西洋型食生活が具体的にどのようなメカニズムで「pks+ E. coli」を介し、大腸がんを引き起こすのか、研究が進められています。
※「pks+ E. coli」:コリバクチン産生菌の中で、コリバクチン毒素を合成するためのポリケチド合成酵素(pks+)に関わる、遺伝子の塊(pks island)を持つ細菌(Escherichia coli)。

コリバクチン産生菌を減らす食習慣
反対に、コリバクチン産生菌を減らす食習慣についても研究が行われています。
例えば、東京都の地域住民1,300人を対象とした調査では、便中から腸内細菌の保菌状況と食習慣の関係が解析されました。その結果、緑茶をよく飲む人や乳製品の摂取頻度が高い人では、コリバクチン産生菌の保有率が低い傾向に。
ここで重要なのが、腸内フローラ(腸内細菌叢)です。大腸内で、乳酸菌などのいわゆる善玉菌がコリバクチン産生菌の量を上回る状態が保てていれば、仮にコリバクチン産生菌が毒素をつくり出したとしても、便として体外に排出できると考えられています。実は、乳酸菌を増殖させるためにはミネラルのマンガン(Mn)が必要で、緑茶にはこのマンガンが豊富に含まれているのです。
実験では、乳酸菌とコリバクチン産生菌を一緒に培養すると、乳酸菌が産生する代謝産物(フェニル乳酸)によって、コリバクチン産生菌の増殖が抑制されることが確認されています。 したがって、コリバクチン産生菌を減らすための食習慣としては、まずは腸内環境を整えるような食事※を心がけること。具体的には、乳酸菌の増殖を助けるマンガンが多く含まれる食材(緑茶、乾燥ひじき、オートミール、乾燥ごま、アーモンドなど)を取り入れたり、便通が滞らないようにしたりすること※が大切です。

※腸内環境を整える食事については、既存記事「腸内環境を整える食事、食材の選び方と効果的な組み合わせは?」で詳しく解説しています。
※便秘については、既存記事「“便通美人”には肌荒れが少ない?便秘の種類や検査、受診するときの注意点」で詳しく解説しています。
医療機関で受けられる「コリバクチン対策方法」
残念ながら、現時点ではピロリ菌のように薬物療法で効果的にコリバクチン産生菌を除菌する方法は確立されていません。しかし、将来的にはコリバクチン産生菌の増殖を抑え、効率的に体外へ排出できる方法として、抗体医薬品などの開発が期待されています。
とはいえ、前述のとおり、コリバクチン産生菌を抑える方法として、腸内環境の改善はすぐにでも始めたい取り組みのひとつです。日々の生活の中で食習慣を見直すことはもちろん、もし不安があるなら、医療機関で受けられる「腸内洗浄」や「腸内環境リセット療法」を検討してみるのも良いでしょう。
これらの治療は、医師のサポートを受けながら効率的に腸内環境を整えることで、乳酸菌を正常に機能させ、コリバクチン産生菌の増殖を抑えられる可能性を高めます。ひいては、「pks+ E. coli陽性大腸がん」の発症リスクを抑えられる期待も持てるでしょう。
ただし、これらの治療を提供しているのは、内視鏡検査などを行う専門の医療機関に限られています。また、保険適用ではなく自由診療にあたるため、事前に費用などを確認し、納得してから受けるようにしましょう。
コリバクチン産生菌とその毒素への暴露は、大腸がんを発症するもっと前からすでに始まっていると考えられています。だからこそ、特に不調を感じていない段階から、こうしたリスクに対する知識を身につけ、出来ることから対策を初めていくことが大切です。